До сих пор иммунные клетки, созданные для уничтожения раковых клеток, известные как CAR T-клетки, не очень хорошо справлялись с лечением солидных опухолей, но исследование на мышах показывает, что вскоре ситуация может измениться.
Иллюстрация CAR-T-клеточной терапии при лечении опухолевых клеток Мозговой свет/Alamy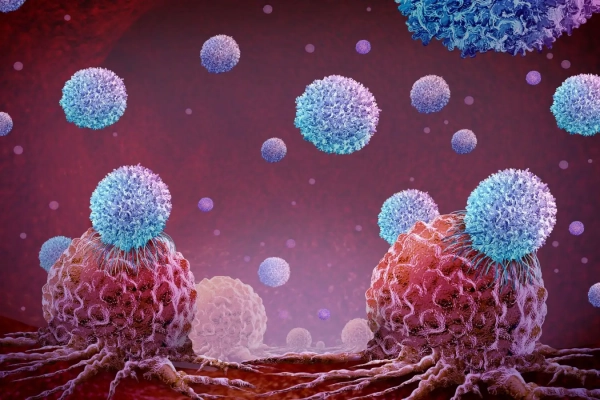
Иммунные клетки, генетически модифицированные для уничтожения раковых клеток, известные как CAR T-клетки, преобразовали подход к лечению рака крови, такого как лейкемия, но оказались в значительной степени неэффективными против солидных опухолей. Однако теперь «вооруженные» CAR T-клетки уничтожили крупные солидные опухоли простаты у мышей, вселяя надежду на то, что этот подход будет эффективен против всех видов рака у людей.
«Опухоли исчезли, полностью исчезли», — говорит Джун Исихара из Имперского колледжа Лондона. По его словам, это первый случай, когда такие результаты были достигнуты в исследовании на животных.
Реклама
Наша иммунная система уничтожает многие виды рака, прежде чем они станут проблемой. Мутантные белки на поверхности раковых клеток распознаются как чужеродные, и иммунные клетки, известные как Т-клетки, отправляются на их уничтожение. Они охотятся на ощупь, распознавая раковые клетки с помощью рецепторных белков на своей поверхности, которые, подобно антителам, связываются с мутантными белками.
К сожалению, не все виды рака вызывают иммунный ответ, но в 1980-х годах биологи поняли, что Т-клетки можно генетически модифицировать, чтобы воздействовать на них. Это делается путём добавления гена искусственного белка-рецептора, известного как химерный антигенный рецептор, отсюда и название CAR T.
CAR T-клетки могут иметь серьёзные побочные эффекты и подходят не всем, но они успешно излечивали рак крови у некоторых людей и постоянно совершенствуются. В частности, появление технологии редактирования генов CRISPR значительно упростило внесение дополнительных модификаций в CAR T-клетки, повышающих их эффективность.

Однако, несмотря на все эти достижения, CAR-T-клетки оказались неэффективны против подавляющего большинства видов рака, образующих солидные опухоли. Существуют две основные проблемы. Во-первых, клетки солидных опухолей, как правило, весьма разнообразны и не все имеют на своей поверхности одинаковый мутантный белок. Во-вторых, солидные опухоли хорошо противостоят иммунным атакам, например, вырабатывая сигналы, говорящие «не атакуйте меня».
Поэтому исследователи попытались превратить CAR T-клетки в оружие, заставив их вырабатывать мощные иммуностимулирующие белки, такие как интерлейкин 12. Однако эти методы лечения оказались слишком эффективными, делая иммунный ответ настолько сильным, что он повреждает многие здоровые ткани.
Теперь Ишихара и его коллеги нашли способ локализовать интерлейкин-12 в опухолях. Сначала они соединили интерлейкин с частью белка, связывающегося с коллагеном. Обычно интерлейкин ищет коллаген, обнажённый в повреждённых кровеносных сосудах, чтобы способствовать заживлению, но, как оказалось, опухоли, как и раны, содержат обнажённый коллаген, говорит Ишихара. «В опухолях много коллагена. Благодаря коллагену они жёсткие и плотные».
Затем команда модифицировала CAR-T-клетки таким образом, чтобы слитый белок вырабатывался после связывания этих Т-клеток с мутантным белком, обнаруженным при некоторых видах рака предстательной железы. После высвобождения слитый белок должен связываться с коллагеном в опухолях и оставаться локализованным, а интерлейкин-12, по сути, кричит: «В атаку! В атаку!»
Терапию CAR-T-клетками можно проводить в организме человека, больного раком
Лечение различных видов рака с помощью CAR-T-клеточной терапии является дорогостоящим и неудобным, но рационализированный подход, который создает терапию внутри организма, может сделать вмешательство более дешевым и простым.
В ходе испытаний препарат полностью уничтожил крупные опухоли простаты у 4 из 5 мышей. Когда мышам впоследствии повторно ввели раковые клетки, опухоли у них не развились, что свидетельствует о том, что CAR-T-клетки спровоцировали эффективный иммунный ответ.
Мышам также не требовалась какая-либо предварительная подготовка. Обычно химиотерапия используется для уничтожения части имеющихся иммунных клеток человека перед CAR-Т-клеточной терапией, чтобы «освободить место» для добавленных клеток. Это может иметь побочные эффекты, например, влиять на фертильность. «Мы были удивлены, что нам вообще не понадобилась химиотерапия», — говорит Исихара. Его команда надеется начать клинические испытания на людях в течение двух лет.
«Я действительно считаю, что это многообещающий подход, который следует проверить клинически», — говорит Стивен Альбельда из Пенсильванского университета в Филадельфии. Альбельда отмечает, что ряд других групп также работают над способами локализации интерлейкина-12 в опухолях, и некоторые из них также добились многообещающих результатов.
Nature Biomedical Engineering DOI: 10.1038/s41551-025-01508-3
Источник: www.newscientist.com